Цукровий діабет: глобальна проблема сучасності
Що, якби ми сказали, що кожен десятий дорослий на планеті має хворобу, яка вдвічі підвищує ризик інфаркту та інсульту, а половина з них навіть не знає про свій діагноз? Це не сценарій науково-фантастичного фільму, а реальність, у якій ми живемо. Цукровий діабет стрімко набирає обертів, перетворюючись на одну з найбільших загроз для здоров’я людства.
Згідно з новими даними The Lancet, кількість дорослих, які живуть із діабетом, перевищила 800 мільйонів — це у чотири рази більше, ніж у 1990 році. Ще більш тривожним є той факт, що 90–95 % випадків припадає на діабет 2 типу, основними чинниками розвитку якого є генетична схильність, ожиріння та малорухливий спосіб життя. Вже сьогодні діабет визнаний одним із головних факторів ризику серцево-судинних захворювань, а ураження серця та судин стають причиною 65–75 % смертей серед цієї групи пацієнтів.
Чи можна зупинити цю загрозу? Сучасні дослідження свідчать: діагностика, профілактика та правильне лікування здатні кардинально змінити ситуацію. У цій статті ми розглянемо, чому діабет вийшов за межі традиційних уявлень, як його поширеність змінюється у світі та які підходи до ведення пацієнтів є найбільш ефективними сьогодні.
Останні дані свідчать: майже 80 % дорослих пацієнтів із діабетом проживають у країнах, що розвиваються [1]. Причини цього явища очевидні: генетична схильність, зміни в раціоні з переважанням калорійних продуктів із високим глікемічним індексом, метаболічні порушення, пов’язані із зайвою вагою, малорухливий спосіб життя, обмежений доступ до медичних послуг і недооцінка важливості профілактики.
Діабет не лише погіршує якість життя, але й спричиняє серйозні ускладнення — від захворювань серця та судин до ниркової недостатності, ампутацій і сліпоти. Наслідки цієї хвороби ведуть до зростання інвалідності, скорочення тривалості життя та значних економічних витрат. Без сумніву, цукровий діабет є однією з найсерйозніших медичних загроз XXI століття.
***
Це цікаво!
Цукровий діабет був одним із перших захворювань, відомих людству. Найбільш ранні описи схожого до нього за симптомами розладу датуються 1550 роком до нашої ери.
Знати ворога в обличчя: що таке цукровий діабет і які його прояви?
Цукровий діабет (ЦД) — це група метаболічних розладів вуглеводного обміну, при яких глюкоза як джерело енергії недостатньо використовується, або виробляється в надлишку через невідповідний глюконеогенез і глікогеноліз, що призводить до гіперглікемії.
Ключові аналізи для діагностики цукрового діабету
Діагностика цукрового діабету базується на двох основних аналізах:
1. Рівень глюкози в крові — дозволяє оцінити поточний стан обміну глюкози.
2. Глікований гемоглобін (HbA1c) — відображає середній рівень глюкози в крові за останні три місяці, що допомагає виявити приховані порушення.
За результатами цих тестів можна визначити, чи знаходиться рівень глюкози в нормі, чи є ознаки порушеної толерантності до глюкози (переддіабет), або ж вже наявний діабет.
Діагноз «цукровий діабет» встановлюється при наявності одного з наступних критеріїв:
- Глюкоза в плазмі крові натще (ГПН) ≥ 126 мг/дл (7,0 ммоль/л) (аналіз проводять натще — мінімум 8 годин без прийому їжі).
- Глюкоза в плазмі через 2 години після навантаження ≥ 200 мг/дл (11,1 ммоль/л) (проводиться пероральний тест на толерантність до глюкози (ПТТГ) за методикою ВООЗ із прийомом 75 г глюкози, розчиненої у воді).
Глікований гемоглобін (HbA1c) ≥ 6,5% (48 ммоль/моль) (тест слід проводити в лабораторії з використанням методу, який сертифікований NGSP та стандартизований для аналізу контролю за діабетом та ускладненнями (DCCT).
Випадковий рівень глюкози в плазмі ≥ 200 мг/дл (11,1 ммоль/л) у пацієнта із класичними симптомами гіперглікемії або гіперглікемічного кризу [2].
Цукровий діабет умовно класифікують за кількома клінічними категоріями, хоча їхній перегляд здійснюється на основі генетичних, метаболічних та інших характеристик, а також патофізіологічних особливостей:
1. Діабет 1 типу - спричинений аутоімунним руйнуванням β-клітин, що зазвичай призводить до абсолютного дефіциту інсуліну, включаючи латентний аутоімунний діабет у дорослих - LADA;
2. Цукровий діабет 2 типу - розвивається внаслідок неаутоімунної прогресуючої втрати здатності β-клітин секретувати інсулін, часто на тлі інсулінорезистентності;
3. Специфічні типи діабету можуть бути спричинені різними факторами, зокрема, моногенними синдромами, захворюваннями підшлункової залози та впливом лікарських або хімічних речовин.
4. Гестаційний цукровий діабет - це діабет, виявлений у другому або третьому триместрі вагітності за відсутності попереднього діагнозу. Він не включає випадки маніфестації діабету 1 або 2 типу під час вагітності.
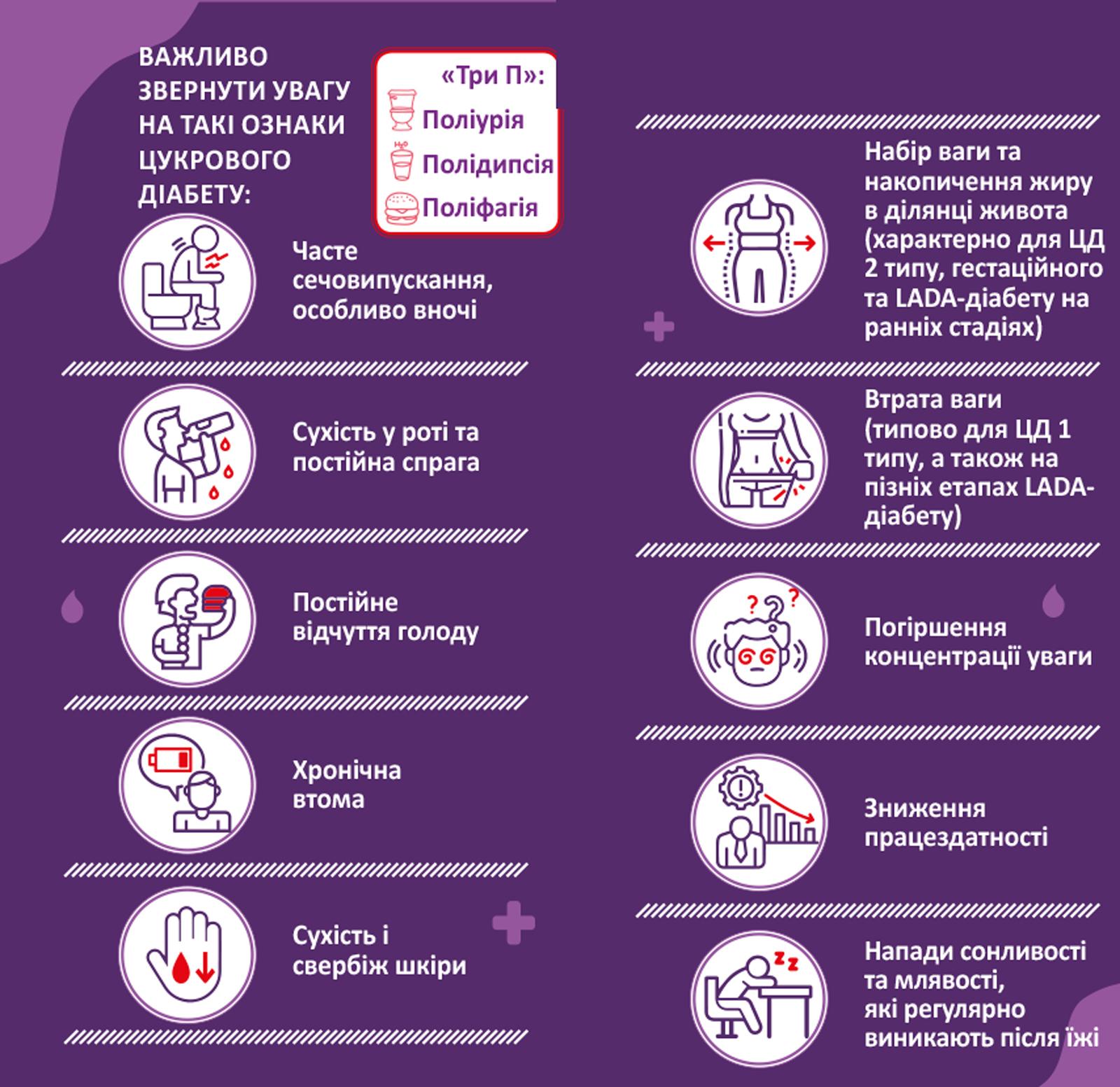
Цукровий діабет 1 і 2 типу - найбільш поширені форми захворювання, що мають різні механізми розвитку, перебіг і підходи до лікування. Їх диференціація інколи ускладнена, особливо на ранніх стадіях. Сучасні дослідження спростовують традиційне уявлення, що діабет 1 типу характерний лише для дітей, а 2 типу — для дорослих, оскільки обидві форми можуть виникати в будь-якому віці [3].
ЦД 2 типу часто розвивається непомітно, і людина може роками не підозрювати про хворобу. Через поступове підвищення рівня глюкози класичні симптоми (спрага, часте сечовипускання, постійний голод, набір ваги) можуть бути слабко вираженими або відсутніми. Однак навіть при прихованому перебігу діабет уже запускає процеси, що підвищують ризик макро- та мікросудинних ускладнень [4].
Основною причиною ЦД 2 типу є відносна недостатність інсуліну внаслідок інсулінорезистентності - зниження чутливості тканин до інсуліну. Вона часто поєднується з ожирінням, яке посилює метаболічні порушення. Багато пацієнтів не потребують інсулінотерапії протягом тривалого часу, а в деяких випадках — взагалі ніколи.
Незважаючи на чітку спадкову схильність до цукрового діабету 2 типу, поки що не виявлено жодного специфічного генетичного маркера, що однозначно визначав би розвиток хвороби. Натомість вирішальну роль відіграють зовнішні чинники:
- Переїдання — підвищене навантаження на підшлункову залозу.
- Гіподинамія — зниження чутливості до інсуліну.
- Ожиріння — розвиток гіперінсулінемії та інсулінорезистентності.
Раніше діабет 2 типу вважався невиліковним, проте сучасні дослідження показують, що зниження ваги, фізична активність і новітні фармакологічні препарати (наприклад, GLP-1 агоністи) можуть значно покращити метаболічні показники. У деяких випадках, особливо після баріатричної хірургії, вдається досягти ремісії діабету, тобто стійкої нормалізації рівня глюкози без медикаментозного втручання [5].
На відміну від цукрового діабету 2 типу, який може тривалий час залишатися безсимптомним, діабет 1 типу зазвичай починається гостро з вираженої полідипсії, поліурії, втрати ваги, хронічної втоми та запаху ацетону з рота через кетоз. Без належного лікування гіперглікемія швидко призводить до діабетичного кетоацидозу (ДКА) — стану, що загрожує життю та вимагає негайної медичної допомоги. Довготривалий неконтрольований діабет 1 типу підвищує ризик тяжких ускладнень, таких як ретинопатія, нефропатія, невропатія та серцево-судинні захворювання. Через повну відсутність інсуліну інсулінотерапія залишається єдиним методом лікування.
Точні причини розвитку діабету 1 типу досі вивчаються, проте відомо, що захворювання має мультифакторну природу. Генетична схильність відіграє важливу роль — носії алелей HLA-DR3 та HLA-DR4 мають підвищений ризик. Деякі вірусні інфекції (ентеровіруси, цитомегаловірус, ротавірус) можуть запускати автоімунний процес. Також розглядається вплив факторів середовища, зокрема, дефіциту вітаміну D, раннього припинення грудного вигодовування та споживання коров’ячого молока у ранньому віці.
Різниця між типами ЦД полягає і в тому, що діабет 1 типу поки що залишається невиліковним без трансплантації підшлункової залози або острівцевих клітин. Водночас сучасні дослідження у сфері імуномодулюючої терапії, генної інженерії та застосування стовбурових клітин дають перспективу на нові підходи до лікування в майбутньому [6].

ЦЕ ВАЖЛИВО!
Наявність переддіабету повинна спонукати до комплексного скринінгу на наявність факторів серцево-судинного ризику. У багатьох випадках переддіабет не має жодних симптомів, тому його часто називають «тихим» станом [7].
За крок від діабету: чи можливо попередити захворювання?
Переддіабет — це стан, при якому рівень глюкози в крові або глікованого гемоглобіну перевищує норму, але ще не досягає критеріїв діабету. Він є проміжним між нормоглікемією та цукровим діабетом.
Діагноз преддіабету базується на наступних результатах аналізу:
- Рівень глюкози в крові натщесерце: від 5,6 до 6,9 ммоль/л.
- Оральний тест на толерантність до глюкози: 7,811 ммоль/л через дві години після вживання розчину глюкози.
- Аналіз на глікований гемоглобін: рівень HbA1с від 5,7 % до 6,4 %.
Преддіабет часто асоціюється з абдомінальним (вісцеральним) ожирінням, дисліпідемією та артеріальною гіпертензією та є значним фактором ризику прогресування діабету, а також серцево-судинних захворювань та інших кардіометаболічних станів.
Оновлені стандарти лікування цукрового діабету від ADA: контроль глікемії як основа профілактики
У поточному році Американська діабетична асоціація (ADA) представила нові рекомендації щодо лікування діабету, підкреслюючи важливість глікемічного контролю та сучасних методів терапії.
Основні зміни:
- Моніторинг глюкози (CGM)
Система безперервного моніторингу глюкози (Continuous Glucose Monitoring, CGM) тепер рекомендована навіть пацієнтам із ЦД 2, які не приймають інсулін. Це дозволяє зменшити ризик діабетичних ускладнень, таких як кетоацидоз, гіпоглікемія та госпіталізації.
- Фармакотерапія
Препарати GLP-1 відіграють ключову роль не лише в контролі глюкози, а й у захисті серця та нирок.
Новий препарат DT-109 (Gly-Gly-Leu) рекомендований для лікування фіброзу печінки у пацієнтів із діабетом.
- Скринінг та профілактика ЦД 1
Рекомендовано тестування на антитіла у безсимптомних пацієнтів із сімейною схильністю.
Призначення теплізумабу допомагає відтермінувати розвиток діабету 1 типу.
- Гормональне здоров’я
Чоловікам із діабетом слід контролювати рівень тестостерону, оскільки його баланс впливає на загальний стан здоров’я та чутливість до інсуліну.
- Немедикаментозна терапія
Рекомендовано замінити підсолоджені напої водою.
Оптимальний сон (6–9 годин) є важливим фактором у контролі діабету.
Для підтримки здорового метаболізму та чутливості до інсуліну радять силові тренування 2–3 рази на тиждень [8].
---------------
Як бачимо, у нових рекомендаціях американські колеги акцентували увагу на моніторингу рівня глюкози в крові у пацієнтів із ЦД. Дійсно, система безперервного моніторингу глюкози (CGM) є важливим інструментом для контролю діабету, оскільки дозволяє відстежувати рівень глюкози в режимі реального часу та запобігати небезпечним коливанням. Проте для більшості пацієнтів в Україні цей метод залишається малодоступним через високу вартість. Водночас контроль рівня глюкози в крові є обов’язковим для уникнення ускладнень. Оптимальним і доступним рішенням залишаються глюкометри для самоконтролю, які дозволяють регулярно відстежувати показники та своєчасно реагувати на їх зміни.
Як контролювати самостійно рівень цукру в крові вдома?
Глюкометри — це електронні медичні пристрої, що дозволяють точно визначати рівень глюкози в крові, сприяючи ефективному лікуванню цукрового діабету та досягненню необхідних результатів.
Запровадження домашнього моніторингу рівня глюкози в крові (BGM) 40 років тому стало революцією в самоконтролі діабету, надаючи важливі дані про рівень глюкози та допомагаючи багатьом пацієнтам покращити контроль глікемії.
Самоконтроль дає можливість:
- жити більш активним і повноцінним життям;
- самостійно вирішувати багато проблем діабету в повсякденному житті;
- зменшити ризик розвитку важких ускладнень на 40–60 % (ураження судин очей, нирок, ніг, інфарктів міокарда, інсультів тощо);
- призупинити розвиток вже наявних ускладнень.
Дослідження Diabetes Control and Complications Tria показало, що інтенсивний контроль рівня глюкози значно знижує ризик розвитку уражень [11]:
- очей на 76 %;
- нервової системи — на 60 %;
- нирок — на 50 %.
Глюкометри використовуються для вимірювання рівня глюкози в крові за допомогою тест-смужки та зразка цільної капілярної крові. Для цього пацієнт проколює кінчик пальця ланцетом, наносить краплю крові на тест-смужку, після чого глюкометр за кілька секунд відображає результат. Оскільки пальцевий контроль визначає рівень глюкози лише в конкретний момент часу, пацієнтам, особливо тим, хто отримує інсулінотерапію, необхідно проводити вимірювання кілька разів на день.
Переваги регулярного моніторингу
- Дозволяє пацієнту виявляти закономірності у своїх показниках.
- Допомагає коригувати лікування та спосіб життя.
- Підвищує ймовірність досягнення цільового рівня глікемії.
- Сприяє лікарю у прийнятті обґрунтованих рішень щодо корекції терапії.
***
Це важливо!
Рівень глюкози в крові змінюється під впливом низки факторів:
● раціону харчування;
● фізичної активності;
● лікарської терапії;
● стресу та інших індивідуальних чинників.
Хоча коливання рівня глюкози є фізіологічними, надмірна гіперглікемія або гіпоглікемія можуть призвести до серйозних ускладнень.

Глюкометри та тест-смужки: які бувають та в чому мiж ними різниця?
За принципом дії всі глюкометри можна розподілити на дві групи: фотометричні та електрохімічні. Принцип роботи фотометричних глюкометрів ґрунтується на колірній оптиці: коли кров потрапляє на тестову пластину, спеціально виділена зона з активним хімічним елементом змінює колір в залежності від рівня вмісту цукру. Потім глюкометр за допомогою оптичної системи зчитує дані і видає результат. Електрохімічні глюкометри визначають величину струму, що виникає при взаємодії глюкози з реагентами тест-смужки. До фотометричних приладів відноситься глюкометр Accu Chek Active. Всі решта приладів, які представлені на українському ринку, є електрохімічними. Зазначимо, що фотометричні глюкометри в основному поступаються електрохімічним за точністю і швидкістю вимірювання, тому на сьогоднішній день вони практично вийшли з ужитку, і більшість користувачів віддають перевагу електрохімічним моделям.
Вимоги до точності глюкометрів закріплено в міжнародних стандартах EN ISO 15197. На отримання точного результату впливає ряд характеристик: спосіб кодування приладу та калібрування тест-смужок.
Кожен лот тест-смужок може відрізнятися один від одного властивостями хімічної речовини, що використовується в тестовому полі тест-смужки. Для того, щоб не допустити отримання неправильних результатів, всі прилади необхідно кодувати. Існує чотири види кодування: ручне, чіп-код, автоматичне та без коду. Безкодовий прилад та автоматичний спосіб кодування за допомогою кодової пластинки є найбільш зручними для пацієнта, так як дають змогу уникнути впливу «людського фактору» на точність результатів.
Серед глюкометрів, які не потребують кодування, особливе місце на ринку займають моделі 2B ULTRA та 2B COMFORT, офіційним представником яких в Україні є компанія «Долфі Україна». Ці пристрої вирізняються простотою у використанні, високою точністю та надійністю, що робить їх зручними для щоденного контролю рівня цукру в крові. При автоматичному кодуванні користувачу необхідно змінити лише стару кодову пластинку на нову і кодування відбудеться автоматично. До популярних глюкометрів в Україні з автоматичним кодуванням належать Rightest ELSA та Rightest GM550 від Bionime, Accu-Chek Performa, Contour Plus One, OneTouch Select Plus та FreeStyle Optium Neo. Вони вирізняються високою точністю, простотою використання та відповідністю міжнародним стандартам ISO 15197:2013. Багато з них використовують тест-смужки з інноваційними технологіями, такими як золоті електроди або ферментні системи, що мінімізують вплив зовнішніх факторів на результат. Деякі моделі мають бездротову передачу даних до мобільних додатків, що спрощує моніторинг рівня глюкози.
На сьогоднішній день в Україні глюкометри з ручним або чіп-кодуванням практично зникли з ринку — і це не дивно, зважаючи на їхні суттєві недоліки. Зокрема, ручне введення коду або встановлення чіпа збільшує ризик помилки користувача, що може призвести до неправильних результатів вимірювання. Крім того, такі моделі менш зручні у повсякденному користуванні, що робить їх менш привабливими порівняно з сучасними глюкометрами без кодування або з автоматичним кодуванням.
Ще один не менш важливий пункт в роботі глюкометрів — як відбувається калібрування тест-смужок? Кров складається з рідини (плазма) та форменних елементів (еритроцити, лейкоцити, тромбоцити). Глюкоза міститься і в клітинах, і в плазмі крові, тому існують дві методики визначення рівня глюкози у крові: у цільній крові та в плазмі. Показники цих методик відрізняються: рівень глюкози в плазмі завжди на 10–12 % вищий, ніж у цільній крові. [12].
Як правильно інтерпретувати результати глюкометра
1️ Переконатися в типі калібрування приладу:
- Якщо глюкометр калібрований по цільній крові, результат потрібно помножити на 1,12–1,15, щоб отримати значення, еквівалентне плазмі.
- Приклад: 5,0 ммоль/л (цільна кров) ≈ 5,6 ммоль/л (плазма).
2️ Співвідносити результати з референсними значеннями:
- Норма в плазмі: 3,9–5,5 ммоль/л (натще).
- Норма в цільній крові: 3,3–5,0 ммоль/л (натще).
Ще однією із важливих характеристик глюкометрів є мінімальний та максимальний рівень глюкози, який глюкометр може заміряти, так як це забезпечує інформативність про стан хворого і дані для корекції лікування. Найбільший діапазон роботи забезпечує TaiDoc TD 4183 (0,56–44,4 ммоль/л) та прилади, що забезпечують діапазон 0,6–33,3 ммоль/л: Accu Chek Active, Accu Chek Performa, Accu-Chek Performa Nano; Rightest 300, Rightest 550, Rightest ELSA (Bionime); IME-DC IDIA; On Call Extra; Contour Plus; GluNeo, GluNeo Lite, Finetest Auto-coding premium, Element; STANDARD GlucoNavii GDH; SD CodeFree. Найменший діапазон контролю глюкози (2,2–27,8 ммоль/л) характерний для Contec BG01.
Вимірювання сучасними глюкометрами проходить дуже швидко, в основному за декілька секунд. Майже всі глюкометри забезпечено збереженням результатів аналізу зі встановленням дати та часу його проведення. Різниця полягає в кількості збережених результатів у пам’яті приладу.
Деякі системи контролю рівня глюкози в крові, окрім основних функцій, оснащені додатковими можливостями. Сучасні глюкометри можуть вимірювати не лише рівень глюкози, а й інші показники, що є важливими для пацієнтів із діабетом. Це пояснюється необхідністю контролю таких параметрів, як холестерин, гемоглобін, сечова кислота та кетони. Наприклад, глюкометри 2B COMFORT та GAMMA Diamond Prima дозволяють визначати рівень кетонів під час вимірювання, що особливо важливо для пацієнтів із ризиком розвитку діабетичного кетоацидозу. Серед новинок на українському ринку — Wellion LUNA Trio, сучасний глюкометр, призначений для вимірювання рівня глюкози, холестерину та сечової кислоти, а також мульти-моніторинговий прилад Glanber 4в1, який дає змогу одночасно визначати чотири показники: глюкозу, загальний холестерин, гемоглобін і сечову кислоту.
Деякі моделі пропонують додаткові функції для зручності користувачів. Наприклад, 2B COMFORT та GAMMA Diamond Prima оснащені нагадуванням про планові вимірювання, а OneTouch Verio Reflect аналізує тенденції рівня цукру та надає рекомендації щодо корекції. Крім того, певні глюкометри підтримують підключення до комп’ютера чи смартфона, що дозволяє передавати та обробляти дані, спрощуючи дистанційний моніторинг і корекцію терапії лікарем. Серед таких моделей — GAMMA Diamond Prima, Accu-Chek Instant та Accu-Chek Active.
Крім того, важливо знати не тільки особливості різних моделей глюкометрів, а й мати точну інформацію, які тест-смужки використовують для того чи іншого приладу. Для кожного виду глюкометра використовують «свої» відповідні тест-смужки.
Підведемо підсумки, цукровий діабет — серйозне захворювання, що потребує постійного контролю для запобігання ускладненням.
Системи безперервного моніторингу глюкози (CGM) забезпечують цілодобове відстеження рівня глюкози, що значно покращує самоконтроль. Однак через обмежену доступність цих пристроїв в Україні глюкометри залишаються найкращою альтернативою. Вони дозволяють регулярно вимірювати рівень глюкози та своєчасно коригувати лікування й спосіб життя. Ефективний самоконтроль допомагає підтримувати стабільний рівень глюкози та запобігати ускладненням, таким як ретинопатія, нефропатія чи серцево-судинні захворювання.
Глюкометр – інструмент, що допомагає пацієнту та лікарю працювати в команді!
Список літератури знаходиться в редакції.
Лугова К.О., лікар відділення ревматології та
коморбідних станів Державної установи
«Інститут охорони здоров’я дітей та підлітків
Національної академії медичних наук України»








